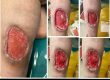
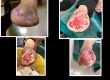
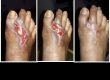
مرحله تکثیر در بهبود زخم دومین مرحله از روند کلی بهبود زخم است. پس از مرحله التهابی و قبل از مرحله بلوغ است.
در طول مرحله تکثیر، که معمولاً چند روز تا هفته طول میکشد، فرآیندهای مختلفی برای ترویج ترمیم و بازسازی بافتهای آسیبدیده رخ میدهد. این فرآیندها شامل تکثیر و مهاجرت انواع مختلف سلول از جمله فیبروبلاست ها، سلول های اندوتلیال و سلول های اپیتلیال است.
1. تکثیر فیبروبلاست: فیبروبلاست ها مسئول تولید کلاژن هستند، جزء کلیدی ماتریکس خارج سلولی که استحکام و ساختار زخم را فراهم می کند. در طی این مرحله، فیبروبلاست ها تکثیر می شوند و به ناحیه زخم مهاجرت می کنند، جایی که فیبرهای کلاژن جدید را سنتز و رسوب می کنند.
2. رگ زایی: مرحله تکثیر نیز شامل رگ زایی، تشکیل رگ های خونی جدید است. سلولهای اندوتلیال در رگهای خونی موجود تکثیر میشوند و به سمت محل زخم مهاجرت میکنند و مویرگهای جدیدی تشکیل میدهند تا خون رسانی به بافت در حال بهبود را افزایش دهند.
3. تشکیل بافت دانه بندی: بافت گرانوله یک بافت همبند موقتی است که بستر زخم را در مرحله تکثیر پر می کند. از رگ های خونی تازه تشکیل شده، فیبروبلاست ها و اجزای ماتریکس خارج سلولی تشکیل شده است. بافت گرانوله به انقباض زخم کمک می کند و داربستی را برای بازسازی بافت بعدی فراهم می کند.
4. اپیتلیال شدن: سلول های اپیتلیال در لبه های زخم شروع به تکثیر می کنند و در سراسر بافت دانه بندی مهاجرت می کنند تا سطح زخم را دوباره نمایان کنند. این فرآیند به عنوان اپیتلیالیزاسیون شناخته می شود و به بسته شدن زخم کمک می کند.
5. انقباض زخم: در مرحله تکثیر، میوفیبروبلاست ها، نوع تخصصی فیبروبلاست، نقش مهمی در انقباض زخم دارند. این سلول ها نیروهای مکانیکی بر لبه های زخم وارد می کنند و اندازه آن را کاهش می دهند و لبه های زخم را به هم نزدیک می کنند.
به طور کلی، مرحله تکثیر با تکثیر فعال سلولی، مهاجرت و بازسازی بافت مشخص می شود. هدف آن بازسازی و ترمیم ساختارهای بافت آسیب دیده، آماده سازی زخم برای مرحله نهایی بهبود است.
The proliferation faze in wound healing
The proliferation phase in wound healing is the second phase of the overall wound healing process. It follows the inflammatory phase and precedes the maturation phase.
During the proliferation phase, which typically lasts for several days to weeks, various processes occur to promote the repair and regeneration of damaged tissues. These processes involve the proliferation and migration of different cell types, including fibroblasts, endothelial cells, and epithelial cells.
1. Fibroblast proliferation: Fibroblasts are responsible for producing collagen, a key component of the extracellular matrix that provides strength and structure to the wound. During this phase, fibroblasts proliferate and migrate into the wound area, where they synthesize and deposit new collagen fibers.
2. Angiogenesis: The proliferation phase also involves angiogenesis, the formation of new blood vessels. Endothelial cells within existing blood vessels proliferate and migrate towards the wound site, forming new capillaries to enhance blood supply to the healing tissue.
3. Granulation tissue formation: Granulation tissue is a temporary connective tissue that fills the wound bed during the proliferation phase. It consists of newly formed blood vessels, fibroblasts, and extracellular matrix components. Granulation tissue helps in wound contraction and provides a scaffold for subsequent tissue regeneration.
4. Epithelialization: Epithelial cells at the wound edges start to proliferate and migrate across the granulation tissue to resurface the wound. This process is known as epithelialization and helps in wound closure.
5. Wound contraction: During the proliferation phase, myofibroblasts, a specialized type of fibroblast, play a crucial role in wound contraction. These cells exert mechanical forces on the wound edges, reducing its size and bringing the wound edges closer together.
Overall, the proliferation phase is characterized by active cell proliferation, migration, and tissue remodeling. It aims to rebuild and restore damaged tissue structures, preparing the wound for the final phase of healing.
مرحلة انتشار التئام الجروح هي المرحلة الثانية من عملية التئام الجروح الشاملة. يتبع المرحلة الالتهابية ويسبق مرحلة النضج.
خلال مرحلة الانتشار، والتي تستمر عادة لعدة أيام إلى أسابيع، تحدث عمليات مختلفة لتعزيز إصلاح وتجديد الأنسجة التالفة. تتضمن هذه العمليات تكاثر وهجرة أنواع مختلفة من الخلايا، بما في ذلك الخلايا الليفية والخلايا البطانية والخلايا الظهارية.
1. تكاثر الخلايا الليفية: الخلايا الليفية مسؤولة عن إنتاج الكولاجين، وهو مكون رئيسي في المصفوفة خارج الخلية التي توفر القوة والبنية للجرح. خلال هذه المرحلة، تتكاثر الخلايا الليفية وتهاجر إلى منطقة الجرح، حيث تقوم بتصنيع وترسيب ألياف كولاجين جديدة.
2. تكوين الأوعية الدموية: تتضمن مرحلة الانتشار أيضًا تكوين الأوعية الدموية، وتكوين أوعية دموية جديدة. تتكاثر الخلايا البطانية داخل الأوعية الدموية الموجودة وتهاجر نحو موقع الجرح، لتشكل شعيرات دموية جديدة لتعزيز إمدادات الدم إلى الأنسجة الشافية.
3. تكوين النسيج الحبيبي: النسيج الحبيبي هو نسيج ضام مؤقت يملأ سرير الجرح خلال مرحلة الانتشار. وهو يتألف من الأوعية الدموية المشكلة حديثًا والخلايا الليفية ومكونات المصفوفة خارج الخلية. يساعد النسيج الحبيبي في تقلص الجرح ويوفر سقالة لتجديد الأنسجة لاحقًا.
4. الظهارة الظهارية: تبدأ الخلايا الظهارية الموجودة على حواف الجرح في التكاثر والهجرة عبر الأنسجة الحبيبية لتظهر الجرح مرة أخرى. تُعرف هذه العملية باسم الظهارة وتساعد في إغلاق الجرح.
5. تقلص الجرح: خلال مرحلة الانتشار، تلعب الخلايا الليفية العضلية، وهي نوع متخصص من الخلايا الليفية، دورًا حاسمًا في تقلص الجرح. تمارس هذه الخلايا قوى ميكانيكية على حواف الجرح، مما يقلل من حجمه ويقرب حواف الجرح من بعضها البعض.
بشكل عام، تتميز مرحلة الانتشار بتكاثر الخلايا النشط، والهجرة، وإعادة تشكيل الأنسجة. ويهدف إلى إعادة بناء واستعادة هياكل الأنسجة التالفة، وإعداد الجرح للمرحلة النهائية من الشفاء.