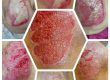
روند بهبود زخم را می توان به چهار مرحله اصلی تقسیم کرد: هموستاز، التهاب، تکثیر و بازسازی.
1. هموستاز: این مرحله اولیه ترمیم زخم است که بلافاصله پس از آسیب اتفاق می افتد. بدن سعی می کند با انقباض رگ های خونی و تشکیل لخته خون، خونریزی را متوقف کند. پلاکت ها مواد شیمیایی آزاد می کنند که باعث لخته شدن خون شده و سایر سلول های درگیر در روند بهبود را جذب می کنند.
2. التهاب: التهاب یک پاسخ طبیعی به آسیب است و به حذف باقی مانده ها، باکتری ها و بافت آسیب دیده از محل زخم کمک می کند. گلبولهای سفید خون، مانند نوتروفیلها و ماکروفاژها، برای مبارزه با عفونت و تمیز کردن ناحیه زخم به کار گرفته میشوند. واسطه های التهابی همچنین باعث گشاد شدن رگ های خونی می شوند و اجازه می دهند مواد مغذی و اکسیژن به زخم برسند.
3. تکثیر: در این مرحله بافت جدیدی برای جایگزینی بافت آسیب دیده یا از دست رفته تولید می شود. فیبروبلاست ها کلاژن تولید می کنند، پروتئینی که چارچوبی را برای رشد بافت جدید تشکیل می دهد. رگهای خونی جدید از طریق فرآیندی به نام رگزایی تشکیل میشوند تا اکسیژن و مواد مغذی را برای زخم در حال بهبود فراهم کنند. سلول های اپیتلیال در سراسر سطح زخم مهاجرت می کنند تا آن را بپوشانند.
4. بازسازی: در مرحله نهایی ترمیم زخم، بافت تازه تشکیل شده تحت بازسازی و بلوغ قرار می گیرد. فیبرهای کلاژن برای افزایش استحکام کششی زخم سازماندهی و تقویت می شوند. کلاژن اضافی توسط سلول های تخصصی به نام فیبروبلاست شکسته و حذف می شود. زخم به تدریج قوی تر و شبیه به بافت اطراف می شود.
توجه به این نکته ضروری است که بهبود زخم می تواند تحت تأثیر عوامل مختلفی مانند سن، سلامت کلی، تغذیه و وجود شرایط پزشکی زمینه ای باشد.
The process of wound healing can be divided into four main stages: hemostasis, inflammation, proliferation, and remodeling.
1. Hemostasis: This is the initial stage of wound healing that occurs immediately after injury. The body tries to stop bleeding by constricting blood vessels and forming a blood clot. Platelets release chemicals that promote clotting and attract other cells involved in the healing process.
2. Inflammation: Inflammation is a natural response to injury and helps to remove debris, bacteria, and damaged tissue from the wound site. White blood cells, such as neutrophils and macrophages, are recruited to the wound to fight infection and clean the area. Inflammatory mediators also trigger the dilation of blood vessels, allowing nutrients and oxygen to reach the wound.
3. Proliferation: During this stage, new tissue is generated to replace the damaged or lost tissue. Fibroblasts produce collagen, a protein that forms the framework for new tissue growth. New blood vessels are formed through a process called angiogenesis to provide oxygen and nutrients to the healing wound. Epithelial cells migrate across the wound surface to cover it.
4. Remodeling: In the final stage of wound healing, the newly formed tissue undergoes remodeling and maturation. Collagen fibers are reorganized and strengthened to increase the tensile strength of the wound. Excess collagen is broken down and removed by specialized cells called fibroblasts. The wound gradually becomes stronger and more similar to the surrounding tissue.
It is important to note that wound healing can be influenced by various factors such as age, overall health, nutrition, and the presence of underlying medical conditions.
يمكن تقسيم عملية التئام الجروح إلى أربع مراحل رئيسية: الإرقاء، والالتهاب، والانتشار، وإعادة التشكيل.
1. الإرقاء: هذه هي المرحلة الأولى من التئام الجروح والتي تحدث مباشرة بعد الإصابة. يحاول الجسم إيقاف النزيف عن طريق تضييق الأوعية الدموية وتكوين جلطة دموية. تطلق الصفائح الدموية مواد كيميائية تعزز التخثر وتجذب الخلايا الأخرى المشاركة في عملية الشفاء.
2. الالتهاب: الالتهاب هو استجابة طبيعية للإصابة ويساعد على إزالة الحطام والبكتيريا والأنسجة التالفة من موقع الجرح. يتم تجنيد خلايا الدم البيضاء، مثل العدلات والبلاعم، في الجرح لمحاربة العدوى وتنظيف المنطقة. يؤدي وسطاء الالتهاب أيضًا إلى تمدد الأوعية الدموية، مما يسمح للعناصر الغذائية والأكسجين بالوصول إلى الجرح.
3. التكاثر: خلال هذه المرحلة، يتم إنشاء أنسجة جديدة لتحل محل الأنسجة التالفة أو المفقودة. تنتج الخلايا الليفية الكولاجين، وهو البروتين الذي يشكل الإطار لنمو الأنسجة الجديدة. تتشكل الأوعية الدموية الجديدة من خلال عملية تسمى تكوين الأوعية الدموية لتوفير الأكسجين والمواد المغذية للجرح الذي يتعافى. تهاجر الخلايا الظهارية عبر سطح الجرح لتغطيته.
4. إعادة التشكيل: في المرحلة النهائية من التئام الجروح، تخضع الأنسجة المتكونة حديثًا لإعادة التشكيل والنضج. يتم إعادة تنظيم ألياف الكولاجين وتقويتها لزيادة قوة شد الجرح. يتم تكسير الكولاجين الزائد وإزالته بواسطة خلايا متخصصة تسمى الخلايا الليفية. يصبح الجرح تدريجياً أقوى وأكثر تشابهاً مع الأنسجة المحيطة.
من المهم ملاحظة أن التئام الجروح يمكن أن يتأثر بعوامل مختلفة مثل العمر والصحة العامة والتغذية ووجود حالات طبية أساسية.